生理痛の原因と治療
生理痛の原因と治療
- おしえて生理痛HOME
- 生理痛の原因と治療
- 生理痛と子宮内膜症
 生理痛の原因と治療
生理痛の原因と治療
生理痛と子宮内膜症
- 子宮内膜症とは?
-
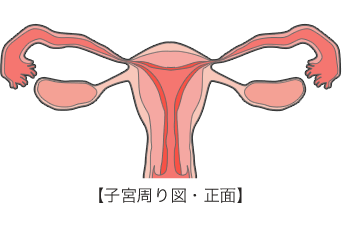
子宮内膜症は、もともとは子宮の内側だけにあるはずの子宮内膜が、子宮の内側以外の場所にできてしまう病気です。子宮の内側以外の場所にできてしまった内膜も、本来の子宮内膜と同じように、生理と同じサイクルで女性ホルモンの影響をうけ、増殖や出血を繰り返してしまいます。子宮以外では増殖した内膜や血液は体外に排出することができません。そのため、毎月生理のたびに炎症を起こし、ほとんどの場合、閉経するまで少しずつ進行していきます。
子宮内膜症が発生する場所
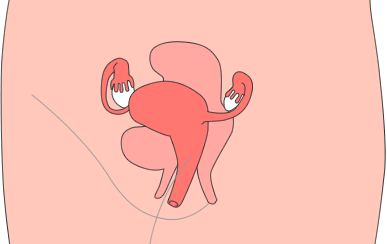 発生場所によって、腹膜病変、卵巣子宮内膜症(卵巣チョコレート嚢胞(のうほう))、深部子宮内膜症(ダグラス窩(か)・深在性子宮内膜症)、稀少部位子宮内膜症の4つに分けられます。
発生場所によって、腹膜病変、卵巣子宮内膜症(卵巣チョコレート嚢胞(のうほう))、深部子宮内膜症(ダグラス窩(か)・深在性子宮内膜症)、稀少部位子宮内膜症の4つに分けられます。それぞれ画像を押すと子宮内膜症の症状が発生する場所を確認いただけます。
骨盤内に発生する:腹膜病変、卵巣子宮内膜症、深部子宮内膜症
子宮内膜症がもっとも多く起こるのは卵巣ですが腹膜、ダグラス窩(か)(子宮と直腸の間のくぼみ)、仙骨(せんこつ)子宮靭帯(じんたい)(子宮を支える靭帯)、膀胱(ぼうこう)子宮窩(か)(膀胱と子宮の間のくぼみ)にもよく起こります。 なかでも卵巣内に発生するとチョコレート様の古い血液がたまって卵巣が大きく腫れ、嚢胞(のうほう)ができるため「卵巣チョコレート嚢胞(のうほう)」と呼ばれています。
骨盤外の臓器に発生する:稀少部位子宮内膜症
腸、肺やへそ、腟、外陰部、リンパ節などに発生し「稀少部位子宮内膜症」と呼ばれています。ときには手術(帝王切開など)の傷跡に発生することもあります。
発症メカニズム
子宮内膜症の原因としていくつかの説が考えられていますが、明らかなことはわかっていません。
現在有力な仮説
子宮内膜移植説
生理(月経)中にはがれ落ちた子宮内膜の一部が、腟(ちつ)から経血とともに体外に出ず、逆に卵管を通って卵巣の方へ移動して腹腔に達したり、子宮内膜症細胞が血管やリンパ管を通って他の部位に移動するという説
体腔上皮化生説
卵巣を包んでいる皮膜や子宮や卵管などの臓器を包んでいる腹膜など子宮以外の部位にあった上皮細胞が子宮内膜細胞に変化するという説
長期的につきあっていく病気
現代女性は、少子化や晩産化などの影響によって出産までに経験する月経回数が増えているため、子宮内膜症を発症する人が増加しています。
受療患者数は、1997年と比べて2014年には約2倍になっています。また、年齢分布のピークは1997年の30代前半から2014年には40代前半へと移っていて、なかでも30代後半~40代前半の患者さんが増加していることがわかりました。これは、薬物治療などでコントロールして、長期的に子宮内膜症とつきあっている患者さんが増えているためだといわれています。
- 子宮内膜症の主な症状
-
子宮内膜症の症状としてもっとも多いのは、生理(月経)時に起こる下腹部の痛みです。このほか、子宮内膜症になると、月経時以外の下腹部痛や排便痛など、様々な痛みに悩まされます。また、子宮内膜症は月経のたびに進行するため、月経の回数が多い人ほど病気が進行し、重症になる傾向にあります。
自覚症状
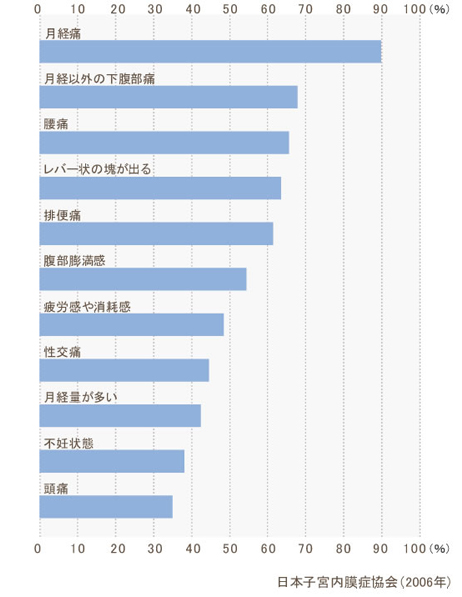
生理痛、下腹部痛
 代表的な症状です。生理中、子宮を収縮させる物質、プロスタグランジンが内膜病巣からも分泌されるといわれ、痛みがさらにひどくなります。また子宮内膜組織が骨盤内の臓器にも癒着しやすくなり、下腹部痛が生じやすいといわれています。
代表的な症状です。生理中、子宮を収縮させる物質、プロスタグランジンが内膜病巣からも分泌されるといわれ、痛みがさらにひどくなります。また子宮内膜組織が骨盤内の臓器にも癒着しやすくなり、下腹部痛が生じやすいといわれています。過多月経、レバー状のかたまり
 子宮内膜症に似た病気で、子宮の壁が厚くなっていく「子宮腺筋症」の場合、子宮全体が大きくなって経血量が増え、夜用ナプキンでも短時間で不安という状態に。また、通常は特別な酵素の働きでサラサラの形で排出される経血が、量が多いため酵素の働きが追いつかず、レバー状のかたまりとなって排出されます。
子宮内膜症に似た病気で、子宮の壁が厚くなっていく「子宮腺筋症」の場合、子宮全体が大きくなって経血量が増え、夜用ナプキンでも短時間で不安という状態に。また、通常は特別な酵素の働きでサラサラの形で排出される経血が、量が多いため酵素の働きが追いつかず、レバー状のかたまりとなって排出されます。吐き気、嘔吐、下痢
 生理中に多くみられる症状で、プロスタグランジンの作用で胃や腸が収縮し、吐き気や嘔吐、下痢を引き起こすことがあります。
生理中に多くみられる症状で、プロスタグランジンの作用で胃や腸が収縮し、吐き気や嘔吐、下痢を引き起こすことがあります。排便痛
 子宮内膜症の病巣が、直腸やその付近にあったり癒着が周囲に起きている場合、肛門の奥に激しい痛みを感じます。一般的に生理前は便秘がちになり、生理が始まると解消されることが多いため、生理痛と排便痛が重なる場合もあります。
子宮内膜症の病巣が、直腸やその付近にあったり癒着が周囲に起きている場合、肛門の奥に激しい痛みを感じます。一般的に生理前は便秘がちになり、生理が始まると解消されることが多いため、生理痛と排便痛が重なる場合もあります。性交痛
子宮と直腸のすきまにある「ダグラス窩(か)深部」に病巣や癒着があると、セックスのとき、ペニスに圧迫されて激しい痛みを感じます。腟の入り口ではなく、奥の方が痛むのが特徴です。
不妊
子宮内膜の組織と臓器の癒着によって卵巣と卵管の動きが悪くなる、子宮内膜症病巣から出るサイトカインなどが排卵、胚発生や着床の邪魔をすることなどが原因と考えられています。
- 子宮内膜症の診断
-
子宮内膜症は良性の病気ですが、生理のたびに進行していきます。治療せずに放置すると生理痛がさらにひどくなったり、病巣の範囲や程度が大きくなってしまう可能性があります。痛みをがまんしたり、一人で悩まずに早めに医師に相談しましょう。
子宮内膜症の検査と診断
 検査では、子宮の位置や形を確かめ、子宮内膜症や子宮筋腫などの病気でないか、子宮やその周りの臓器を調べます。最初の問診で検査内容も医師と相談して決めることができます。
検査では、子宮の位置や形を確かめ、子宮内膜症や子宮筋腫などの病気でないか、子宮やその周りの臓器を調べます。最初の問診で検査内容も医師と相談して決めることができます。1.問診
あなたの症状や痛みの程度を詳しく伺います。

2.内診
子宮や卵巣の状態を調べます。子宮・卵巣などの位置・大きさ、また子宮の動きがいいか、癒着の有無を判断します。性交経験がない女性には内診をしないことが多いです。
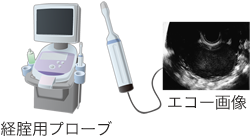
3.超音波検査(エコー)
超音波を発する装置(プローブ)を膣内に挿入する経膣エコーと、お腹に当てる経腹エコーがあります。子宮や卵巣の大きさを確認します。
4.血液検査(CA125値測定)
採血による検査です。子宮内膜症により、CA125の値が高くなることがあり、診断や治療効果判定の補助的手段として測定が行われています。
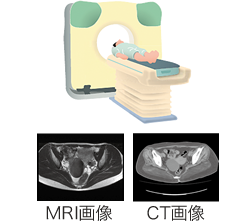
5.MRI検査・CT検査
磁気(MRI)やX線(CT)を使った画像検査です。さらに詳しく、卵巣チョコレート嚢胞の有無、子宮内膜症病変の位置・癒着を確認します。
- 子宮内膜症の治療
-
子宮内膜症と診断されたら
子宮内膜症の治療法を選ぶときの大きなポイントは、すぐに妊娠を希望するかどうかです。
すぐに妊娠を希望しないときは‥‥
未婚者や、既婚者でも将来的には妊娠を考えているが今は希望していないという場合は、薬物療法がとられます。低用量エストロゲン・プロゲスチン配合薬は、痛みを抑えたり、生理の量を軽くしたりする効果があり、広く使用されています。
海外では低用量ピルとして広く使用されていますが、本邦では低用量ピルの効能は「避妊」に限られているので、痛みの治療には保険診療での処方ができません。早く妊娠したいときは‥‥
早く妊娠したい人で「卵巣チョコレート嚢胞」のある場合は、薬物療法に時間をかけるよりも手術を優先したほうがいいでしょう。直接、病変を取り除き、妊娠の妨げになっている癒着をはがします。また、すぐに妊娠を希望しない人でも「卵巣チョコレート嚢胞」が直径5~6cmを超えている場合、疼痛症状が強い場合は早めに手術を考えておいたほうがいいでしょう。
鎮痛薬(NSAIDs)
炎症を抑え、子宮内膜症の最大の症状である「痛み」を軽減します。鎮痛薬には子宮の収縮を促し、生理時の痛みを引き起こす物質である「プロスタグランジン」の発生を抑える働きがあります。鎮痛薬は種類が多く、人によって効く薬が違います。吐き気があるようなら坐薬を選ぶなど、薬の選択にはポイントがありますので、市販品だけでなく、医師に相談して処方してもらうのもいいでしょう。
ホルモン療法
これらは、すべて病院や医院を受診して処方してもらう薬ですが、原因となる病気によっては、使われる薬が異なります。
低用量エストロゲン・プロゲスチン配合薬(LEP製剤)

排卵を止めることで子宮内膜の増殖を抑えます。薬を休む期間に生理(消退出血)が起こりますが、子宮内膜が薄いため、出血量が少なく、出血時の痛みも軽くなります。子宮内膜症の症状コントロールや再発予防に有効です。
GnRHアゴニスト
閉経したときのように女性ホルモンの分泌を低下させて排卵及び生理を止め、子宮内膜の増殖を抑えます。副作用としては更年期様症状、骨量減少などがあります。
- 点鼻タイプ
- 1日2~3回、鼻の粘膜に噴霧して使うスプレー薬。手軽に投与できる。投与期間は最長6カ月。
- 注射タイプ
- 4週間に1回、上腕や腹部に皮下注射する。投与期間は最長6カ月。
低用量ダナゾール療法
男性ホルモンの誘導体を使い女性ホルモンの分泌を抑え、閉経の状態をつくり、子宮内膜の増殖を抑えます。また、子宮内膜症病変に直接作用し、病巣を小さくします。最近では低用量を長期間(最長4カ月)続けて使う方法が主流となり、体重増加や肝機能障害の副作用が低くなっています。
黄体ホルモン剤
黄体ホルモンの誘導体を使い、子宮内膜症病変に直接作用し、病巣を小さくします。
子宮内黄体ホルモン放出システム(LNG-IUS)
子宮腔内に装着する薬剤で、黄体ホルモンが子宮の中に持続的に放出されます。子宮内膜を薄くする働きによって、生理痛や過多月経を改善することができます。
手術療法

保存手術
将来的に妊娠・出産を希望する人に対して、子どもを産むために必要な臓器を残す手術です。病巣部の癒着をはがす、卵巣内のチョコレート嚢胞を処置するなどがあります。ただし小さな病巣や隠れた部分の病巣は処置しきれず、再発の可能性があります。

準根治手術
症状が重く、子どもはもう望まないという人に対して、子宮を全摘出し、片方の卵巣などを残す手術です。毎月の生理がなくなり、ひどい痛みから解放されます。さらに健全な部分の卵巣を残すことで女性ホルモンが分泌され、更年期症状を防ぐことができます。ただし女性ホルモンが分泌される以上、残った病巣が再発する可能性は残ります。

根治手術
症状が非常に重い場合、子宮と左右の卵巣、卵管などをすべて摘出する手術です。生理がなくなり、ひどい症状から解放され、再発もありません。ただし女性ホルモンの分泌がなくなることで、のぼせ、肩こり、多汗、うつ状態などの更年期症状が起こることがあります。そのような場合には、ホルモン補充療法が開始されることが多いです。
- 子宮内膜症と不妊
-
子宮内膜症になったすべての人が不妊になるわけではありませんが、不妊女性の25~50%※に子宮内膜症がみられます。
※出典:子宮内膜症取扱い規約 第2部 治療編・診断編 2010年1月 【第2版】因果関係について

現在、子宮内膜症と不妊の因果関係は完全には解明されていません。子宮内膜症の女性は、そうでない人よりも受精、着床を妨げる物質が多く分泌されているため不妊になる、という研究報告もありますが、子宮内膜症の人すべてが不妊というわけではありません。
ただし、卵巣チョコレート嚢胞があったり、卵管の癒着などで卵巣から子宮への通路がふさがれ、不妊になる場合は、それを取り除く治療が必要となります。早期治療で広がる妊娠のチャンス

できるだけ早いうちに婦人科を受診し、子宮内膜症の治療を始めることが何よりも大切です。生理痛がひどい、ひどくなってきたと感じたら、すぐに婦人科を受診しましょう。
一方、不妊症にはさまざまな原因があります。子宮内膜症を不妊の原因と決めつけず、男性側の精子の問題など、それ以外の原因についても検査することが大切です。
妊娠を希望する場合の病院選び
「不妊外来」のある産婦人科病院を選ぶのもいいでしょう。正しい判断と適切な治療が期待できます。
- 子宮内膜症とうまくつきあっていくために
-
子宮内膜症はたしかにつらい病気ですが、生理のとき以外は痛みもなかったりやわらいだりします。薬物治療で症状を軽減し、上手に根気よくつきあっていきましょう。
日常生活のなかで

生理痛のときは無理をしないで、生理休暇をとったり、家事も手抜きでいきましょう。ストレッチや半身浴、きつい下着で腹部をしめつけないなど、痛みとつきあうアイデアも積極的に取り入れて。また、生理のときの症状や薬の効きかた、医師との会話などをメモしておくと、自分の体を客観的にみることができ冷静に対処できます。
医師とのつきあいかた

あなた自身が子宮内膜症のことを積極的に勉強することで、医師にもきちんと症状を説明でき、質問できるようになります。薬の副作用など体調の変化をきちんと伝え、医師の説明もメモしておくと確認したり調べたりできます。また、仕事、結婚、妊娠、出産など将来のライフスタイルについても相談できる医師を選ぶことも大切です。
家族とのつきあいかた

子宮内膜症は家庭生活や夫婦生活に深く関わる病気です。そのために、家族やパートナーに病気についてきちんと説明し、理解してもらうようにしましょう。「生理痛で寝込むなんて怠けてる」「女だからがまんしろ」そんな無神経な言葉は病気に対する知識のなさから出てきがちです。ときには病院に一緒に行き、主治医から説明してもらうのもいいでしょう。この病気を家族で協力しあって乗り切っていく、そんなふうになれば心も生活もラクになります。
- 病院選びのポイント
-
 子宮内膜症は長くつきあっていく病気です。だからこそ病院選びは慎重に。このサイトでは、病院を紹介しています。自分にあった病院がみつかるかもしれません。
子宮内膜症は長くつきあっていく病気です。だからこそ病院選びは慎重に。このサイトでは、病院を紹介しています。自分にあった病院がみつかるかもしれません。
また、子宮内膜症の治療を受けている知人に聞く、雑誌や子宮内膜症に関する本などからも情報を集めることができます。